PERIARTRITE
Con questa espressione si indica un processo infiammatorio che colpisce i tessuti che circondano la spalla. E’ un termine generico, perché abbraccia una serie di patologie differenti le une dalle altre, quindi nel tempo è stato sostituito con nomi di patologie ben specifiche (tendinite, tendinite calcifica, borsite, conflitto o attrito sub-acromiale). Tuttavia, il termine è ancora in uso.

SINDROME DA ATTRITO SUBACROMIALE
(o conflitto sub-acromiale, o impingment subacromiale)
È dovuta ad un eccessivo attrito tra la cuffia dei rotatori e il margine anteriore e laterale dell’acromion nei movimenti di elevazione e abduzione del braccio. La causa dell’attrito può essere dovuta ad una forma curvilinea o ad uncino, associata ad un abnorme spessore dell’osso. Un’ulteriore causa può essere un’artrosi acromion-clavicolare in marcato ispessimento dei capi articolari.
In fase più avanzata vi può essere un’infiammazione cronica dei tendini della cuffia, soprattutto del sovraspinato o un’usura della loro superficie.
Trattamento: inizialmente, su prescrizione medica, si possono usare anti-infiammatori e fisioterapia antalgica per alleviare il dolore. Se questi non sono efficaci, previa valutazione dello specialista si può effettuare un intervento di acromion plastica per aumentare lo spazio subacromiale. Il tutto è eseguito in Artroscopia.
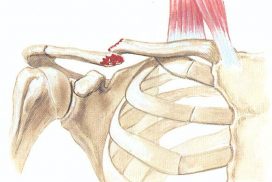
ROTTURA CUFFIA ROTATORI
Risulta essere la più frequente di tutte le rotture tendinee. Solitamente questa si riscontra in pazienti in età superiore ai 50 anni.
Cause: attrito acromio-omerale, traumi.
Il tendine maggiormente colpito è il Sovraspinato, suguono il sottospinato e sottoscapolare.
Raramente avvengono rotture di tutti tendini ( massive o a tutto spessore).
La rottura può essere asintomatica, anche se ampia. Di norma causa dolore nella regione della spalla soprattutto insorge durante la notte.
Le indagini possono essere effettuate tramite Ecografia o Risonanza Magnetica.
Trattamento: le piccole rotture asintomatiche non necessitano di trattamenti chirurgici ma possono essere trattati con un protocollo riabilitativo avendo grande successo. L’indicazione è chirurgica solamente in rotture con forte dolore e di grande entità.


INSTABILITA’ DI SPALLA
Il termine di “instabilità” della spalla è usato per indicare due condizioni patologiche: la lussazione traumatica e le instabilità atraumatiche dovute a lassità capsulo- legamentosa. Una condizione a parte è la lussazione primaria traumatica, ossia la prima lussazione, poiché la dislocazione può non ripetersi e lasciare quindi la spalla “stabile”. questa si verifica di solito per un trauma violento alla spalla. Di solito è anteriore, ossia la testa dell’omero fuoriesce dalla sua sede anteriormente (sotto la clavicola). Il paziente ha intenso dolore e incapacità a muovere l’arto. E’ necessario ridurre la lussazione rapidamente, di solito in anestesia generale e immobilizzare la spalla per circa tre settimane. La complicazione più temibile è una lesione del nervo ascellare, che comporta una paralisi del muscolo deltoide. Quasi sempre si verifica un distacco del cercine glenoideo dal bordo della glenoide (cosiddetta lesione di Bankart) che predispone a successive lussazioni. Inoltre, si può verificare una frattura da “impatto” della testa dell’omero (lesione di Hill-Sachs). Il trattamento consiste nel ridurre la lussazione (rimettere al suo posto la testa omerale) rapidamente, di solito in anestesia generale e immobilizzare la spalla per circa 3 settimane. In alcuni soggetti, specialmente se sportivi agonisti e di età molto giovanile, esposti facilmente a rilussazioni, può essere indicato effettuare un’artroscopia e riparare le lesioni anatomiche già alla prima lussazione.
Lussazione recidivante – Dopo una prima lussazione traumatica, il paziente riprende di norma la completa funzione della spalla. Successivamente può non avere alcuna lussazione o, dopo un periodo di completo benessere, può andare incontro ad una nuova lussazione per un trauma violento. La probabilità di recidive è tanto più elevata quanto più giovane è il paziente al momento della prima lussazione. Dopo i 40 anni, la frequenza si riduce a circa il 30%.
Trattamento: nei pazienti che hanno avuto 2 lussazioni non viene attuato di solito alcun trattamento chirurgico. In quelli che ne hanno avute 3 o più, vi può essere un’indicazione chirurgica, soprattutto se le lussazioni sono ravvicinate nel tempo o il paziente è in età giovanile e/o effettua attività sportive a rischio per la spalla. Sono stati ideati numerosi tipi di interventi. I due più in uso sono: la rifissazione in artroscopia del cercine glenoideo distaccato alla glenoide; o la trasposizione sul collo della glenoide dell’apice dell’apofisi coracoide con i muscoli ad essa inseriti a cielo in aperto (ossia con un’incisione cutanea ampia) o in artroscopia (intervento di Latarjet o Bristow-Latarjet).
TENDINOPATIE CALCIFICHE
Le calcificazioni dei tendini della cuffia possono essere causate da alterazioni degenerative del tendine. Nella tendinopatia calcifica, che si osserva di solito in soggetti di età media, i depositi calcifici possono essere di varie dimensioni e avere margini sfumati e aspetto tarlato o margini ben definiti e aspetto compatto. Il tendine più colpito è quello del sopraspinoso. Secondo l’ipotesi più accreditata, il depositi di calcio della tendinopatia calcifica si possono formare, per deposito di calcio nel tessuto tendineo, e si possono riassorbire fino anche a scomparire. Quadro clinico: si distingue una forma acuta ed una cronica. Nella prima il paziente ha un dolore improvviso, spesso molto intenso con difficoltà o impossibilità a muovere il braccio. La forma cronica è caratterizzata da dolore non intenso, ma frequente o continuo, accentuato dai movimenti del braccio. In questa forma vi possono essere, peraltro, periodi di benessere anche lunghi. La tendinopatia degenerativa è per lo più asintomatica. La diagnosi viene posta di solito con l’esame radiografico o con l’ecografia.
Trattamento -in forma acuta viene trattata con anti-infiammatori e riposo dell’articolazione. Spesso è indicato effettuare 1-2 infiltrazioni di un cortisonico a lento assorbimento nello spazio sottoacromiale, perché può ridurre molto rapidamente il dolore. Nelle forme croniche, resistenti alla fisioterapia e agli anti-infiammatori, può essere indicato rimuovere il deposito calcifico.


ARTROSI DELLA SPALLA
L’artrosi è una patologia degenerativa di un’articolazione a carattere evolutivo, che inizia dalla cartilagine che riveste le strutture ossee, con il tempo, coinvolge anche queste ultime. Nella spalla si distinguono due forme principali di artrosi: l’artrosi primitiva e la cosiddetta artropatia da rottura della cuffia. L’artrosi primitiva, analoga a quella di tutte le altre articolazioni, non ha una causa nota. Rispetto ad altre articolazioni, l’artrosi della spalla è relativamente rara, se non altro perché non è sottoposta al carico. In questo tipo di artrosi, che è la più comune, i tendini della cuffia sono integri. L’artropatia da cuffia si riscontra nelle rotture irreparabili della cuffia dei rotatori.
I sintomi soggettivi sono, il dolore e la limitazione dei movimenti attivi della spalla. Nell’artrosi primitiva, all’esame radiografico, la testa omerale appare deformata. La TAC può essere utile per valutare meglio le alterazioni della glenoide e la RM può essere talora necessaria per escludere rotture della cuffia.
Trattamento – Nelle fasi iniziali, anti-infiammatori, fisioterapia e ginnastica, eventuali infiltrazioni con acido ialuronico. Nelle fasi avanzate è indicata una protesi di spalla.
FRATTURA TESTA OMERALE
Rappresentano in media il 5% delle fratture di tutto lo scheletro. La frequenza aumenta con l’età, soprattutto nelle donne a causa dell’osteoporosi. Nell’anziano, le cause più frequenti sono i traumi da cadute accidentali. Nei giovani, le fratture si verificano di solito per incidenti stradali. Secondo la classificazione ancora più usata si distinguono fratture a 2 parti, a 3 parti e a 4 parti e fratture-lussazioni. Le fratture a 2 parti e 3 parti sono quelle in cui i frammenti di frattura sono 2 o 3. Le fratture a 4 parti sono le più gravi e la più comune è la frattura del trochite, del trochine e della porzione dell’omero al di sotto della testa (cosiddetto collo chirurgico dell’omero). Nelle fratture-lussazioni, l’intera testa dell’omero separatasi dal resto o, molto più spesso, una parte della testa si sposta al di fuori della cavità glenoide.
Trattamento – Le fratture composte sono di norma trattate non chirurgicamente, mediante tutori che immobilizzano la spalla e il gomito, per 3-5 settimane. In seguito inizia la rieducazione funzionale per riacquistare la mobilità della spalla. Le fratture scomposte sono operate in due modi. Uno è l’osteosintesi ossia la riduzione della frattura e la fissazione dei frammenti ossei con vari mezzi: viti, fili, placche. La riabilitazione inizia il più precocemente possibile dopo l’intervento. L’osteosintesi è il trattamento di scelta nei soggetti di età inferiore a sessanta anni. Il secondo modo è l’applicazione di una prostesi di spalla, dopo aver rimosso la testa dell’omero fratturata. La rieducazione inizia dopo non più di 3 settimane dall’intervento.

FRATTURE CLAVICOLA
Rappresentano quasi la metà delle fratture della regione della spalla. Avvengono per trauma diretto (caduta sulla spalla) o indiretto (caduta sul gomito o sulla mano protesa a difesa). Si distinguono tre gruppi di fratture: quelle della parte centrale (terzo medio), che sono la grande maggioranza, e quelle del terzo laterale o del terzo mediale. Ciascun gruppo comprende fratture composte e scomposte.
Nelle fratture scomposte del terzo medio, il frammento mediale si disloca superiormente e indietro, mentre il frammento mediale è mantenuto in basso dal deltoide.
Trattamento – Il trattamento è per lo più conservativo, mediante applicazione di tutori a forma di otto che tendono a mantenere ridotta la frattura. Il trattamento chirurgico è riservato agli adulti.
Le indicazioni sono:
1) fratture del terzo medio con marcata sovrapposizione o allontanamento dei frammenti di frattura;
2) fratture scomposte del terzo laterale o mediale;
3) associazione di lesioni vascolari o nervose. In quelle del terzo medio, si riduce la frattura e si effettua una fissazione dei frammenti con vari mezzi.
I più comuni sono un “chiodo” (di Rush) introdotto nei due frammenti o una placca avvitata.
LUSSAZIONI DI CLAVICOLA
Caratteristiche – Consistono nella perdita parziale o totale dei rapporti reciproci tra l’acromion e la clavicola, ossia tra i componenti dell’articolazione acromio-claveare (Vedi Anatomia). Si verificano di solito in età giovanile o media, per cadute sulla spalla o sul gomito.
Si distinguono lesioni di tipo I-V.
Il tipo I è in realtà una distorsione.
Nel tipo II, i legamenti acromio-clavicolari sono rotti, mentre quelli coraco-clavicolari sono integri; la conseguenza è una sublussazione, ossia una dislocazione parziale verso l’alto dell’estremità laterale della clavicola.
Nel tipo III, i legamenti acromio-clavicolari e coraco-clavicolari sono totalmente rotti e la clavicola è chiaramente, ma non marcatamente, dislocata in alto.
Nel IV la dislocazione è marcata.
Nel V, la clavicola è spostata anche posteriormente.
Trattamento – Nelle distorsioni, la spalla viene immobilizzata con un tutore per 2 settimane. Nelle sublussazioni, l’immobilizzazione dura 3 settimane. Nelle lussazioni di tipo III è indicato di solito usare speciali tutori che immobilizzano la spalla e spingono in basso la clavicola. Residua una tumefazione dovuta alla lussazione della clavicola, ma i disturbi funzionali con il tempo scompaiono. Nel tipo IV, o spesso anche in quello III-IV, vi è un’indicazione chirurgica, così come nel tipo V.
I più comuni tipi d’intervento. sono:
1) applicazione di 1 chiodo di Rush, dopo riduzione della lussazione;
2) applicazione di una vite coraco-clavicolare
3) uso di 1 o 2 strisce di materiale a lento riassorbimento fatte passare sopra la clavicola e sotto la coracoide a cielo aperto. Con una tecnica recente, ma ancora poco diffusa, quest’ultimo intervento è effettuato in artroscopia.
